血壓
血壓是指血管內的血液在單位面積上的側壓力。一般以毫米汞柱(mm-Hg)為單位。而動脈血壓則指的是血液對動脈血管的壓力,一般指主動脈壓。而平均血壓則是 = (收縮壓+ 2 x 舒張壓)/3 = 1/3收縮壓+ 2/3舒張壓。
測量血壓時常會聽到血壓分成兩種,分別是舒張壓與收縮壓,但到底什麼是舒張壓和收縮壓呢?
舒張壓就是當人的心臟舒張時,動脈血管彈性回縮時,產生的壓力稱為舒張壓,又叫低壓。成人正常的舒張壓為<90mmHg(12kpa) , 血壓的單位為千帕,1千帕=mmHg。根據世界衛生組織規定,成人舒張壓≥95mmHg(12.6kPa)時,即可確診為高血壓。介於二者之間者,稱為臨界高血壓。
不少青中年人,由於工作勞累壓力大,活動偏少;測血壓收縮壓正常,舒張壓高於90毫米汞柱,有時脈壓差很近,如:130/110毫米汞柱,病人主觀感覺頭暈、胸悶不適。這是由於交感神經活性增高,周圍血管阻力增高所致。是高血壓病的早期階段。對單純舒張期高血壓仍不容忽視,因為隨著病程延長,單純舒張期高血壓可以轉變為經典性高血壓。甚至向單純收縮期高血壓發展。如果不及時治療,隨著年齡老化,預後就較差。因此在早期進行治療,包括藥物及非藥物治療。可先在早期進行非藥物治療。高血壓的低壓高,在臨床上是個難題。高血壓患者也都有這樣的體會,如果高壓升高,大部分人能夠降下來,一旦低壓升高,服藥很難降下來。因此及時治療就顯得非常重要。
影響低壓的因素很多,但主要因素有兩個:1.心跳頻率改變時對低壓有較大影響。心率增快,舒張期偏短,在較短時間內通過小動脈流向外周的血液也較少,因而心舒期末在主動脈中存流的血量增多,導致低壓高。2.動脈管壁的彈性對低壓也有影響。老年時,血管膠原纖維增生,逐漸取代平滑肌與彈性纖維,再加之動脈粥樣硬化,血管壁彈性減少,使回心血量減少,在心舒末期存留在主動脈中血量增多,低壓就會升高。
收縮壓就是當人的心臟收縮時,動脈內的壓力最高,此時內壁的壓力稱為收縮壓,亦稱高壓。根據世界衛生組織規定,成人收縮壓≥140mmHg或(和)舒張壓≥90mmHg時即可確診為高血壓。收縮壓≤120mmHg稱為理想血壓,收縮壓≤130mmHg稱為正常血壓,介於130和140之間者,稱為臨界高血壓。血壓的單位為千帕,1千帕=0.133mmHg。收縮壓在臨床上意義很大,有一種高血壓稱為收縮壓偏高症,就是指舒張壓正常,而收縮壓增高,在高血壓各種類型中,收縮壓增高最常見,而且更難控制。臨床觀察發現,隨著年齡增長而表現的單純收縮壓增高,更易發生中風和冠脈急性事件。因此在臨床上醫生會更關注病人的收縮壓。
血壓是指血管內的血液在單位面積上的側壓力。一般以毫米汞柱(mm-Hg)為單位。而動脈血壓則指的是血液對動脈血管的壓力,一般指主動脈壓。而平均血壓則是 = (收縮壓+ 2 x 舒張壓)/3 = 1/3收縮壓+ 2/3舒張壓。
測量血壓時常會聽到血壓分成兩種,分別是舒張壓與收縮壓,但到底什麼是舒張壓和收縮壓呢?
- 舒張壓
舒張壓就是當人的心臟舒張時,動脈血管彈性回縮時,產生的壓力稱為舒張壓,又叫低壓。成人正常的舒張壓為<90mmHg(12kpa) , 血壓的單位為千帕,1千帕=mmHg。根據世界衛生組織規定,成人舒張壓≥95mmHg(12.6kPa)時,即可確診為高血壓。介於二者之間者,稱為臨界高血壓。
不少青中年人,由於工作勞累壓力大,活動偏少;測血壓收縮壓正常,舒張壓高於90毫米汞柱,有時脈壓差很近,如:130/110毫米汞柱,病人主觀感覺頭暈、胸悶不適。這是由於交感神經活性增高,周圍血管阻力增高所致。是高血壓病的早期階段。對單純舒張期高血壓仍不容忽視,因為隨著病程延長,單純舒張期高血壓可以轉變為經典性高血壓。甚至向單純收縮期高血壓發展。如果不及時治療,隨著年齡老化,預後就較差。因此在早期進行治療,包括藥物及非藥物治療。可先在早期進行非藥物治療。高血壓的低壓高,在臨床上是個難題。高血壓患者也都有這樣的體會,如果高壓升高,大部分人能夠降下來,一旦低壓升高,服藥很難降下來。因此及時治療就顯得非常重要。
影響低壓的因素很多,但主要因素有兩個:1.心跳頻率改變時對低壓有較大影響。心率增快,舒張期偏短,在較短時間內通過小動脈流向外周的血液也較少,因而心舒期末在主動脈中存流的血量增多,導致低壓高。2.動脈管壁的彈性對低壓也有影響。老年時,血管膠原纖維增生,逐漸取代平滑肌與彈性纖維,再加之動脈粥樣硬化,血管壁彈性減少,使回心血量減少,在心舒末期存留在主動脈中血量增多,低壓就會升高。
- 收縮壓
收縮壓就是當人的心臟收縮時,動脈內的壓力最高,此時內壁的壓力稱為收縮壓,亦稱高壓。根據世界衛生組織規定,成人收縮壓≥140mmHg或(和)舒張壓≥90mmHg時即可確診為高血壓。收縮壓≤120mmHg稱為理想血壓,收縮壓≤130mmHg稱為正常血壓,介於130和140之間者,稱為臨界高血壓。血壓的單位為千帕,1千帕=0.133mmHg。收縮壓在臨床上意義很大,有一種高血壓稱為收縮壓偏高症,就是指舒張壓正常,而收縮壓增高,在高血壓各種類型中,收縮壓增高最常見,而且更難控制。臨床觀察發現,隨著年齡增長而表現的單純收縮壓增高,更易發生中風和冠脈急性事件。因此在臨床上醫生會更關注病人的收縮壓。
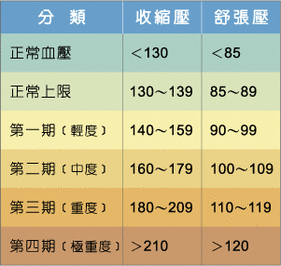
血壓分類表(單位:mm-Hg)
高血壓
高血壓 (Hypertension (HTN)、high blood pressure)或動脈高血壓 (arterial hypertension),是一種動脈血壓升高的慢性病症。血壓的升高使心臟推動血液在血管內循環時的負擔加大。血壓有兩種,收縮壓和舒張壓,當收縮壓大於140mm-Hg,或舒張壓大於90mm-Hg,即屬於高血壓,為輕度高血壓。常伴有脂肪和糖代謝失調以及心、腦、腎和視網膜等器官功能性或器質性改變,以器官重塑為特徵的全身性疾病。
種類
繼發性高血壓是指繼發于其他疾病或原因的高血壓。只占人群高血壓的5%~10%。血壓升高僅是這些疾病的一個臨床表現。繼發性高血壓的臨床表現、并發和后果與原發性高血壓相似。
2. 大血管病變:如大血管畸形(先天性主動脈縮窄)、多發性大動脈炎等
3. 妊娠高血壓綜合征,多發生于妊娠晚期,嚴重時要終止妊娠
4. 內分泌性病變:如嗜鉻細胞瘤、原發性醛固酮增多癥等
5. 腦部疾患:如腦瘤、腦部創傷等
6. 藥源性因素:如長期口服避孕藥、器官移植長期應用激素等
與原發性高血壓的治療不同,繼發性高血壓首先是治療原發疾病,才能有效地控制血壓的升高,單用降壓藥治療效果不佳。有些原發性高血壓與繼發性高血壓的鑒別診斷對于高血壓的治療是非常重要的。
原發性高血壓,在絕大多數患者中,高血壓的病因不明,佔總高血壓著的95%以上。原發性高血壓的病因為各種原因(如血液粘稠度增高、精神因素導致的全身小動脈收縮等)導致的重要臟器如腦、心、腎的血供相對和(或)絕對不足,為了滿足以上臟器尤其是腎臟的血供,從而引發血壓調節機制的調節,調節性的導致血壓升高。所以,並非血壓調節機制失代償,而是代償性調節性升高。按照以上理論,以補血活血法為主要治療原則,治療原發性高血壓能取得比較理想的效果,對於早期高血壓病,基本可以治癒。
1. 血壓的調節
血壓的急調節主要通過壓力感受器及交感神經活動來實現,而慢性調節則主要通過腎素-血管緊張素-醛固酮系統及腎臟對體液容量的調節來完成。如上述調節機制失去平衡即導致高血壓。
2. 遺傳學說
原發性高血壓有群集於某些家族的傾向,提示其有遺傳學基礎或伴有遺傳生化異常。雙親均有高血壓的正常血壓子女,以後發生高血壓的比例增高。動物實驗也篩選出遺傳性高血壓大鼠株-自發性高血壓大鼠(SHR)。但是至今尚未發現有特殊的血壓調節基因組合,也未發現有早期檢出高血壓致病的遺傳標誌。
3. 鈉
流行病學和臨床觀察均顯示食鹽攝入量與高血壓的發生密切有關,高鈉生如可使血壓升高,而低鈉飲食可降低血壓。但是,改變鈉鹽攝入並不能影響所有患者的血壓水平。高鈉鹽攝入導致血壓升高常德有關遺傳因素參與,即高鈉鹽攝入僅對那些體內有遺傳性鈉運轉缺陷的患者,才有致高血壓的作用。其次,正常腎臟通過利鈉自然維持血管內容量和調節血壓,某些患者腎臟利鈉作用被干擾,需要有較高的灌注壓才能產生同等的利鈉效應,因此,使血壓維持在高水平上。此外,某些影響鈉排出的因子,例如心鈉素等也可能參與高血壓的形成。
鈉引起高血壓的機制尚不清楚,鈉滯留使細胞外液容量增加,因此心排血量增加;血管平滑肌細胞內鈉水平增高又可導致細胞內鈣離子濃度升高,並使血管收縮反應增強,因此外周血管阻力升高,這些均促進高血壓的形成。
4. 精神神經學說
動物實驗證明,條件反射法可形成狗的神經精神源性高血壓。人在長期精神緊張、壓力、焦慮或長期環境噪音、視覺刺激下也可引起高血壓,這可能與大腦皮層的興奮、抑制平衡失調,以致交感神經系統增強,兒茶酚胺類介質的釋放使小動脈收縮並繼發引起血管平滑肌增殖肥大有關,而交感神經的興奮其可促使腎素釋放增多,這些均促使高血壓的形成並使高血壓狀態維持。交感神經活動增強是高血壓發病機制中的重要環節。
5. 血管內皮功能異常
血管內皮通過代謝、生成、激活和釋放各種血管活性物質而在血液循環,心血管功能的調節中起著極為重要的作用。內皮細胞生成血管舒張及收縮物質,前者包括前列環素(PGI2)、內皮源性舒張因子(EDRF,Nitric Oxide,ON)等;後者包括內皮素(ET-1)、血管收縮因子(EDCF無)、血管緊張素II等。高血壓時,NO生成減少,而ET-1增加,血管平滑肌細胞對舒張因子的反應減弱而對收縮因子反應增強。
6. 胰島素抵抗
大多數高血壓患者空腹胰島素水平增高,而糖耐量有不同程度降低,提示有胰島素抵抗現象。實驗動物自發性高血壓大鼠中也有類似現象。胰島素抵抗在高血壓發病機制中的具體意義尚不清楚,但胰島素的以下作用可能與血壓升高有關:
(1) 使腎小管對鈉的重吸收增加。
(2) 增強交感神經活動。
(3) 使細胞內鈉、鈣濃度增加。
(4) 刺激血管壁增生肥厚。
7. 其他原因
肥胖、吸煙、過量飲酒、低鈣、低鎂及低鉀等原因都可能導致原發性高血壓的發生
1. 非藥物治療
適用於各級高血壓患者。第1級高血壓如無糖尿病、靶器官損害即以此為主要治療。非藥物方法可通過干預高血壓發病機制中的不同環節使血壓有一定程度的降低並對減少心血管併發症有利。
(1) 控制飲食
① 限制鈉鹽攝入,首先要減少烹調用鹽,每人每日食鹽以不超過6g為宜。
② 減少膳食脂肪,補充適量蛋白質,多吃素菜和水果,攝入足量的鉀、鎂、鈣。
③ 限制飲酒 酒精攝入量與血壓水平及高血壓患病率呈線性相關,高血壓患者應戒酒或嚴格限制。
(2) 減輕體重
體重增高與高血壓密切相關,高血壓患者體重降低對改善胰島素抵抗、糖尿病、高脂血症和左心室肥厚均有益。可通過降低每日熱量及鹽的攝入,加強體育活動等方法達到。
(3) 運動
運動不僅可使收縮壓和舒張壓下降(約6-7mmHg),且對減輕體重、增強體力、降低胰島素抵抗有利。可根據年齡及身體狀況選擇慢跑、快步走、太極拳等不同方式。運動頻度一般每周3-5次,每次持續20-60分鐘。
(4) 其他
保持健康的心理狀態、減少精神壓力和抑鬱、戒煙等對高血壓患者均十分重要。
2. 藥物治療
近年來,抗高血壓藥物發展迅速,根據不同患者的特點可單用和聯合應用各類降壓藥。目前常用降壓藥物可歸納為六大類,即利尿劑、β受體阻滯劑、鈣通道阻滯劑、血管緊張素轉換酶(ACE)抑制劑、α受體阻滯劑及血管緊張素II受體阻滯劑。
(1) 利尿劑
使細胞外液容量減低、心排血量降低,並通過利鈉作用使血壓下降。降壓作用緩和,服藥2-3周後作用達高峰,適用於輕、中度高血壓,尤其適宜於老年人收縮期高血壓及心力衰竭伴高血壓的治療。可單獨用,並更適宜與其他類降壓藥合用。
有噻嗪類、袢利尿劑和保鉀利尿劑三類。噻嗪類應用最普遍,但長期應用刻印其血鉀降低及血糖、血尿酸、血膽固醇增高,糖尿病及高脂血症患者宜慎用,痛風患者慎用;保鉀利尿劑可引起高血鉀,不宜與ACE抑制劑合用,腎功能不全者禁用;袢利尿劑利尿迅速,腎功能不全時應用較多,但過度作用可致低血鉀、低血壓。另有製劑吲達帕胺,同時具有利尿及血管擴張作用,能有效勁敵血管擴張作用,能有效降壓而減少引起血鉀。
(2) β受體阻滯劑
降壓機制尚未完全明了。血管β受體阻滯劑可使α受體作用相對增強,周圍血管阻力增加,不利於降壓,但β受體阻滯後可使心排血量降低、抑制腎素釋放並通過交感神經突觸前膜阻滯使神經遞質釋放減少從而使血壓降低。
β受體阻滯劑降壓作用緩慢,1-2周內起作用,適用於輕、中度高血壓,尤其是心率較快的中青年患者或合併有心絞痛、心肌梗死後的高血壓患者。常用製劑不下十餘種。β受體阻滯劑心肌收縮力、房室傳導及竇性心律均有抑制,可引起血脂升高、低血糖、末梢循環障礙、乏力及重氣管痙攣。因此對下列疾病不宜用,如充血性心力衰竭、支氣管哮喘、糖尿病、病態竇房結症候群、房室傳導阻滯、外周動脈疾病。冠心病患者長期用藥後不宜突然停用,因可誘發心絞痛;由於抑制心肌收縮力,也不宜與維拉帕米等合用。
(3) 鈣通道阻滯劑(CCB)
由一大組不同類型化學結構的藥物所組成,其共同特點是阻滯鈣離子L型通道,抑制血管平滑肌及心肌鈣離子內流,從而使血管平滑肌鬆弛、心肌收縮力降低,使血壓下降。
CCB有維拉帕米、地爾硫卓及二氫吡啶類三組藥物。前兩組藥物除抑制血管平滑肌外,兵役制心肌收縮及自律性和傳導性,因此不宜在心力衰竭、竇房結功能低下或心臟傳導阻滯患者中應用。二氫吡啶(如硝苯地平)類近年來發展迅速,其作用以阻滯血管平滑肌鈣通道為主,因此對心肌社所性、自律性及傳導性的抑制少,但由於血管擴張,引起社交感神經興奮、可引起心率增快、充血、潮紅、頭痛、下肢水腫等上述副作用主要見於短作用製劑,其交感激活作用對冠心病事件的預防不利,因此不宜作用長期治療藥物應用。近年來二氫吡嘧類緩釋、控釋或長效製劑不斷問世,使上述副作用顯著減少,可用於長期治療。鈣通道阻滯劑降壓迅速,作用穩定為其特點,可用於中、重度高血壓的治療。尤適用於老年人收縮期高血壓。
(4) 血管緊張素轉換酶抑制劑
是近年來進展最為迅速的一類藥物。降壓作用是通過抑制ACE使血管緊張素II生成減少,同時抑制激肽酶使環激肽降解減少,兩者均有利於血管擴張,使血壓降低。ACE抑制劑對各種程度高血壓均有一定降壓作用,對伴有心力衰竭、左室肥大、心肌後、糖耐量減低或糖尿病腎病蛋白尿等合併症的患者尤為適宜。高血鉀、妊娠、腎動脈狹窄患者禁用。最常見的不良反應是乾咳,可發生於10%-20%患者中,停用後即可消失。引起乾咳原因可能與體內緩激肽增多有關。
(5) 血緊張素II受體阻滯劑
通過對血管緊張素II受體的阻滯,可較ACE抑制劑更充分有效地阻斷血管緊張素對血管收縮、水鈉瀦留及細胞增生等不利作用。適應證與ACE抑制劑相同,但不引起咳嗽反應為其特點。血管緊張素II受體阻滯劑降壓作用平穩,可與大多數降壓藥物合用(包括ACE抑制劑)。
(6) α受體阻滯劑
分為選擇性及非選擇性類如酚妥拉明,除用於嗜鉻細胞瘤外,一般不用於治療高血壓。選擇性α1受體阻滯劑通過對突觸後α1社體阻滯劑,對抗去甲腎上腺素的動靜脈收縮作用,使血管擴張、血壓下降。本類藥物降壓作用明確,對血糖、血脂代謝無副作用為其優點,但可能出現體位性低血壓耐藥性,使應用受到限制。
高血壓 (Hypertension (HTN)、high blood pressure)或動脈高血壓 (arterial hypertension),是一種動脈血壓升高的慢性病症。血壓的升高使心臟推動血液在血管內循環時的負擔加大。血壓有兩種,收縮壓和舒張壓,當收縮壓大於140mm-Hg,或舒張壓大於90mm-Hg,即屬於高血壓,為輕度高血壓。常伴有脂肪和糖代謝失調以及心、腦、腎和視網膜等器官功能性或器質性改變,以器官重塑為特徵的全身性疾病。
種類
- 繼發性高血壓
繼發性高血壓是指繼發于其他疾病或原因的高血壓。只占人群高血壓的5%~10%。血壓升高僅是這些疾病的一個臨床表現。繼發性高血壓的臨床表現、并發和后果與原發性高血壓相似。
- 常見原因:
2. 大血管病變:如大血管畸形(先天性主動脈縮窄)、多發性大動脈炎等
3. 妊娠高血壓綜合征,多發生于妊娠晚期,嚴重時要終止妊娠
4. 內分泌性病變:如嗜鉻細胞瘤、原發性醛固酮增多癥等
5. 腦部疾患:如腦瘤、腦部創傷等
6. 藥源性因素:如長期口服避孕藥、器官移植長期應用激素等
與原發性高血壓的治療不同,繼發性高血壓首先是治療原發疾病,才能有效地控制血壓的升高,單用降壓藥治療效果不佳。有些原發性高血壓與繼發性高血壓的鑒別診斷對于高血壓的治療是非常重要的。
- 治療
- 原發性高血壓(primary hypertension)
原發性高血壓,在絕大多數患者中,高血壓的病因不明,佔總高血壓著的95%以上。原發性高血壓的病因為各種原因(如血液粘稠度增高、精神因素導致的全身小動脈收縮等)導致的重要臟器如腦、心、腎的血供相對和(或)絕對不足,為了滿足以上臟器尤其是腎臟的血供,從而引發血壓調節機制的調節,調節性的導致血壓升高。所以,並非血壓調節機制失代償,而是代償性調節性升高。按照以上理論,以補血活血法為主要治療原則,治療原發性高血壓能取得比較理想的效果,對於早期高血壓病,基本可以治癒。
- 可能原因:
1. 血壓的調節
血壓的急調節主要通過壓力感受器及交感神經活動來實現,而慢性調節則主要通過腎素-血管緊張素-醛固酮系統及腎臟對體液容量的調節來完成。如上述調節機制失去平衡即導致高血壓。
2. 遺傳學說
原發性高血壓有群集於某些家族的傾向,提示其有遺傳學基礎或伴有遺傳生化異常。雙親均有高血壓的正常血壓子女,以後發生高血壓的比例增高。動物實驗也篩選出遺傳性高血壓大鼠株-自發性高血壓大鼠(SHR)。但是至今尚未發現有特殊的血壓調節基因組合,也未發現有早期檢出高血壓致病的遺傳標誌。
3. 鈉
流行病學和臨床觀察均顯示食鹽攝入量與高血壓的發生密切有關,高鈉生如可使血壓升高,而低鈉飲食可降低血壓。但是,改變鈉鹽攝入並不能影響所有患者的血壓水平。高鈉鹽攝入導致血壓升高常德有關遺傳因素參與,即高鈉鹽攝入僅對那些體內有遺傳性鈉運轉缺陷的患者,才有致高血壓的作用。其次,正常腎臟通過利鈉自然維持血管內容量和調節血壓,某些患者腎臟利鈉作用被干擾,需要有較高的灌注壓才能產生同等的利鈉效應,因此,使血壓維持在高水平上。此外,某些影響鈉排出的因子,例如心鈉素等也可能參與高血壓的形成。
鈉引起高血壓的機制尚不清楚,鈉滯留使細胞外液容量增加,因此心排血量增加;血管平滑肌細胞內鈉水平增高又可導致細胞內鈣離子濃度升高,並使血管收縮反應增強,因此外周血管阻力升高,這些均促進高血壓的形成。
4. 精神神經學說
動物實驗證明,條件反射法可形成狗的神經精神源性高血壓。人在長期精神緊張、壓力、焦慮或長期環境噪音、視覺刺激下也可引起高血壓,這可能與大腦皮層的興奮、抑制平衡失調,以致交感神經系統增強,兒茶酚胺類介質的釋放使小動脈收縮並繼發引起血管平滑肌增殖肥大有關,而交感神經的興奮其可促使腎素釋放增多,這些均促使高血壓的形成並使高血壓狀態維持。交感神經活動增強是高血壓發病機制中的重要環節。
5. 血管內皮功能異常
血管內皮通過代謝、生成、激活和釋放各種血管活性物質而在血液循環,心血管功能的調節中起著極為重要的作用。內皮細胞生成血管舒張及收縮物質,前者包括前列環素(PGI2)、內皮源性舒張因子(EDRF,Nitric Oxide,ON)等;後者包括內皮素(ET-1)、血管收縮因子(EDCF無)、血管緊張素II等。高血壓時,NO生成減少,而ET-1增加,血管平滑肌細胞對舒張因子的反應減弱而對收縮因子反應增強。
6. 胰島素抵抗
大多數高血壓患者空腹胰島素水平增高,而糖耐量有不同程度降低,提示有胰島素抵抗現象。實驗動物自發性高血壓大鼠中也有類似現象。胰島素抵抗在高血壓發病機制中的具體意義尚不清楚,但胰島素的以下作用可能與血壓升高有關:
(1) 使腎小管對鈉的重吸收增加。
(2) 增強交感神經活動。
(3) 使細胞內鈉、鈣濃度增加。
(4) 刺激血管壁增生肥厚。
7. 其他原因
肥胖、吸煙、過量飲酒、低鈣、低鎂及低鉀等原因都可能導致原發性高血壓的發生
- 治療
1. 非藥物治療
適用於各級高血壓患者。第1級高血壓如無糖尿病、靶器官損害即以此為主要治療。非藥物方法可通過干預高血壓發病機制中的不同環節使血壓有一定程度的降低並對減少心血管併發症有利。
(1) 控制飲食
① 限制鈉鹽攝入,首先要減少烹調用鹽,每人每日食鹽以不超過6g為宜。
② 減少膳食脂肪,補充適量蛋白質,多吃素菜和水果,攝入足量的鉀、鎂、鈣。
③ 限制飲酒 酒精攝入量與血壓水平及高血壓患病率呈線性相關,高血壓患者應戒酒或嚴格限制。
(2) 減輕體重
體重增高與高血壓密切相關,高血壓患者體重降低對改善胰島素抵抗、糖尿病、高脂血症和左心室肥厚均有益。可通過降低每日熱量及鹽的攝入,加強體育活動等方法達到。
(3) 運動
運動不僅可使收縮壓和舒張壓下降(約6-7mmHg),且對減輕體重、增強體力、降低胰島素抵抗有利。可根據年齡及身體狀況選擇慢跑、快步走、太極拳等不同方式。運動頻度一般每周3-5次,每次持續20-60分鐘。
(4) 其他
保持健康的心理狀態、減少精神壓力和抑鬱、戒煙等對高血壓患者均十分重要。
2. 藥物治療
近年來,抗高血壓藥物發展迅速,根據不同患者的特點可單用和聯合應用各類降壓藥。目前常用降壓藥物可歸納為六大類,即利尿劑、β受體阻滯劑、鈣通道阻滯劑、血管緊張素轉換酶(ACE)抑制劑、α受體阻滯劑及血管緊張素II受體阻滯劑。
(1) 利尿劑
使細胞外液容量減低、心排血量降低,並通過利鈉作用使血壓下降。降壓作用緩和,服藥2-3周後作用達高峰,適用於輕、中度高血壓,尤其適宜於老年人收縮期高血壓及心力衰竭伴高血壓的治療。可單獨用,並更適宜與其他類降壓藥合用。
有噻嗪類、袢利尿劑和保鉀利尿劑三類。噻嗪類應用最普遍,但長期應用刻印其血鉀降低及血糖、血尿酸、血膽固醇增高,糖尿病及高脂血症患者宜慎用,痛風患者慎用;保鉀利尿劑可引起高血鉀,不宜與ACE抑制劑合用,腎功能不全者禁用;袢利尿劑利尿迅速,腎功能不全時應用較多,但過度作用可致低血鉀、低血壓。另有製劑吲達帕胺,同時具有利尿及血管擴張作用,能有效勁敵血管擴張作用,能有效降壓而減少引起血鉀。
(2) β受體阻滯劑
降壓機制尚未完全明了。血管β受體阻滯劑可使α受體作用相對增強,周圍血管阻力增加,不利於降壓,但β受體阻滯後可使心排血量降低、抑制腎素釋放並通過交感神經突觸前膜阻滯使神經遞質釋放減少從而使血壓降低。
β受體阻滯劑降壓作用緩慢,1-2周內起作用,適用於輕、中度高血壓,尤其是心率較快的中青年患者或合併有心絞痛、心肌梗死後的高血壓患者。常用製劑不下十餘種。β受體阻滯劑心肌收縮力、房室傳導及竇性心律均有抑制,可引起血脂升高、低血糖、末梢循環障礙、乏力及重氣管痙攣。因此對下列疾病不宜用,如充血性心力衰竭、支氣管哮喘、糖尿病、病態竇房結症候群、房室傳導阻滯、外周動脈疾病。冠心病患者長期用藥後不宜突然停用,因可誘發心絞痛;由於抑制心肌收縮力,也不宜與維拉帕米等合用。
(3) 鈣通道阻滯劑(CCB)
由一大組不同類型化學結構的藥物所組成,其共同特點是阻滯鈣離子L型通道,抑制血管平滑肌及心肌鈣離子內流,從而使血管平滑肌鬆弛、心肌收縮力降低,使血壓下降。
CCB有維拉帕米、地爾硫卓及二氫吡啶類三組藥物。前兩組藥物除抑制血管平滑肌外,兵役制心肌收縮及自律性和傳導性,因此不宜在心力衰竭、竇房結功能低下或心臟傳導阻滯患者中應用。二氫吡啶(如硝苯地平)類近年來發展迅速,其作用以阻滯血管平滑肌鈣通道為主,因此對心肌社所性、自律性及傳導性的抑制少,但由於血管擴張,引起社交感神經興奮、可引起心率增快、充血、潮紅、頭痛、下肢水腫等上述副作用主要見於短作用製劑,其交感激活作用對冠心病事件的預防不利,因此不宜作用長期治療藥物應用。近年來二氫吡嘧類緩釋、控釋或長效製劑不斷問世,使上述副作用顯著減少,可用於長期治療。鈣通道阻滯劑降壓迅速,作用穩定為其特點,可用於中、重度高血壓的治療。尤適用於老年人收縮期高血壓。
(4) 血管緊張素轉換酶抑制劑
是近年來進展最為迅速的一類藥物。降壓作用是通過抑制ACE使血管緊張素II生成減少,同時抑制激肽酶使環激肽降解減少,兩者均有利於血管擴張,使血壓降低。ACE抑制劑對各種程度高血壓均有一定降壓作用,對伴有心力衰竭、左室肥大、心肌後、糖耐量減低或糖尿病腎病蛋白尿等合併症的患者尤為適宜。高血鉀、妊娠、腎動脈狹窄患者禁用。最常見的不良反應是乾咳,可發生於10%-20%患者中,停用後即可消失。引起乾咳原因可能與體內緩激肽增多有關。
(5) 血緊張素II受體阻滯劑
通過對血管緊張素II受體的阻滯,可較ACE抑制劑更充分有效地阻斷血管緊張素對血管收縮、水鈉瀦留及細胞增生等不利作用。適應證與ACE抑制劑相同,但不引起咳嗽反應為其特點。血管緊張素II受體阻滯劑降壓作用平穩,可與大多數降壓藥物合用(包括ACE抑制劑)。
(6) α受體阻滯劑
分為選擇性及非選擇性類如酚妥拉明,除用於嗜鉻細胞瘤外,一般不用於治療高血壓。選擇性α1受體阻滯劑通過對突觸後α1社體阻滯劑,對抗去甲腎上腺素的動靜脈收縮作用,使血管擴張、血壓下降。本類藥物降壓作用明確,對血糖、血脂代謝無副作用為其優點,但可能出現體位性低血壓耐藥性,使應用受到限制。
